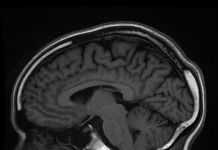
È risaputo che COVID-19 aumenta il rischio di attacco di cuore, tratto e lungo Covid ma quello che non si sapeva è se il danno si verifica perché il virus infetta il tessuto cardiaco stesso, oppure per cause sistemiche infiammazione avviato dalla risposta immunitaria del corpo al virus. In un nuovo studio, i ricercatori hanno scoperto che l’infezione da SARS-CoV-2 ha aumentato il numero totale di macrofagi cardiaci e li ha fatti passare dalla loro normale funzione per diventare infiammatori. I macrofagi cardiaci infiammatori danneggiano il cuore e il resto del corpo. I ricercatori hanno anche scoperto che il blocco della risposta immunitaria con un anticorpo neutralizzante in un modello animale ha fermato il flusso infiammatorio cardiaco macrofagi e la funzione cardiaca preservata indica che questo approccio ha un potenziale terapeutico.
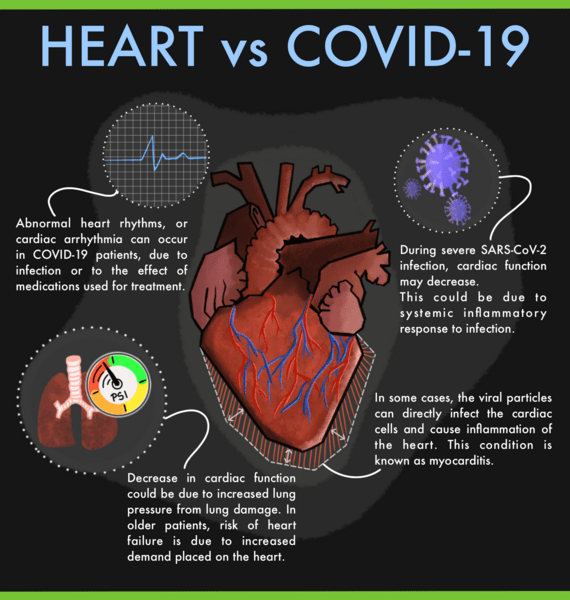
È noto che il COVID-19 aumenta il rischio di infarto, ictus e COVID lungo. Oltre il 50% delle persone che contraggono il COVID-19 sperimenta infiammazioni o danni al cuore. Ciò che non era noto è se il danno si verifica perché il virus infetta il tessuto cardiaco stesso o a causa di un’infiammazione sistemica innescata dalla risposta immunitaria dell’organismo al virus.
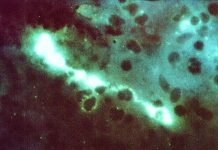
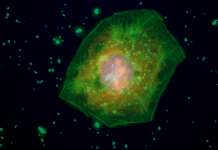
Un nuovo studio fa luce sul legame tra grave danno polmonare nella forma grave di COVID-19 e l’infiammazione che può portare a complicazioni cardiovascolari. Lo studio si è concentrato sulle cellule immunitarie note come macrofagi cardiaci, che normalmente svolgono un ruolo importante nel mantenere sano il tessuto ma diventano infiammatorie in risposta a lesioni come infarto o insufficienza cardiaca.
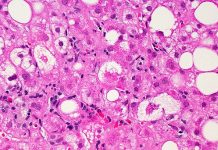
I ricercatori hanno analizzato campioni di tessuto cardiaco di 21 pazienti deceduti per sindrome da distress respiratorio acuto (ARDS) associata a SARS-CoV-2 e li hanno confrontati con campioni di 33 pazienti deceduti per cause non-COVID-19. Per seguire cosa è successo ai macrofagi dopo l’infezione, i ricercatori hanno infettato anche i topi con SARS-CoV-2.
È stato scoperto che l’infezione da SARS-CoV-2 ha aumentato il numero totale di macrofagi cardiaci sia negli esseri umani che nei topi. L’infezione ha anche causato lo spostamento dei macrofagi cardiaci dalla loro normale funzione per diventare infiammatori. I macrofagi infiammatori danneggiano il cuore e il resto del corpo.
È stato progettato uno studio sui topi per verificare se la risposta osservata è avvenuta perché SARS-CoV-2 stava infettando direttamente il cuore o perché l’infezione da SARS-CoV-2 nei polmoni era abbastanza grave da rendere i macrofagi cardiaci più infiammatori. Questo studio ha imitato i segnali di infiammazione polmonare, ma senza la presenza del virus vero e proprio. Si è scoperto che anche in assenza di virus, i topi mostravano risposte immunitarie abbastanza forti da produrre lo stesso spostamento dei macrofagi cardiaci osservato sia nei pazienti morti di COVID-19 che nei topi infettati con infezione da SARS-CoV-2 .
Il virus SARS-CoV-2 infligge direttamente danni al tessuto polmonare. Dopo un’infezione da COVID, oltre al danno diretto da parte del virus, il sistema immunitario può danneggiare altri organi innescando una forte infiammazione in tutto l’organismo.
È interessante notare che si è anche scoperto che il blocco della risposta immunitaria con un anticorpo neutralizzante nei topi ha interrotto il flusso di macrofagi cardiaci infiammatori e preservato la funzione cardiaca. Ciò indica che questo approccio (vale a dire la soppressione dell’infiammazione potrebbe ridurre le complicanze) ha un potenziale terapeutico se ritenuto sicuro ed efficace negli studi clinici.
***
Riferimenti:
- NIH. Comunicati stampa – Una grave infezione polmonare durante il COVID-19 può causare danni al cuore. Pubblicato il 20 marzo 2024. Disponibile su https://www.nih.gov/news-events/news-releases/severe-lung-infection-during-covid-19-can-cause-damage-heart
- Grune J., et al 2024. La sindrome da distress respiratorio acuto indotta da virus provoca cardiomiopatia provocando risposte infiammatorie nel cuore. Circolazione. 2024;0. Pubblicato originariamente il 20 marzo 2024. DOI: https://doi.org/10.1161/CIRCULATIONAHA.123.066433
***